〈スポンサーリンク〉
前僕が消化器術後の患者を担当してとき、医師から『無気肺に気をつけて』と言われていました。
その頃僕はすでに突発性難聴で片耳が聴こえなくなっていたので、聴診が苦手で、肺胞音の聞き分けも難しい状態でした。
それで、仕方なく近々に撮影されたX線写真を頼りに、解剖から『この辺にありそうかな』というところを順番に当たっていました。
結果は大体当たっていたので、考え方自体は間違えてなかったと思っています。
今回の記事は、無気肺の評価にはどの部分をチェックしたらいいのかを、簡単にお伝えしたいと思います。
無気肺の好発部位のチェックポイント
術後は背臥位になっていること多いと思いますが、分泌物は重力の影響を受けて、背中側の溜まります。
つまり背中の方、下葉に無気肺が起こりやすくなります。(下側肺障害という)
また、臓器の位置関係でも、好発部位はあります。
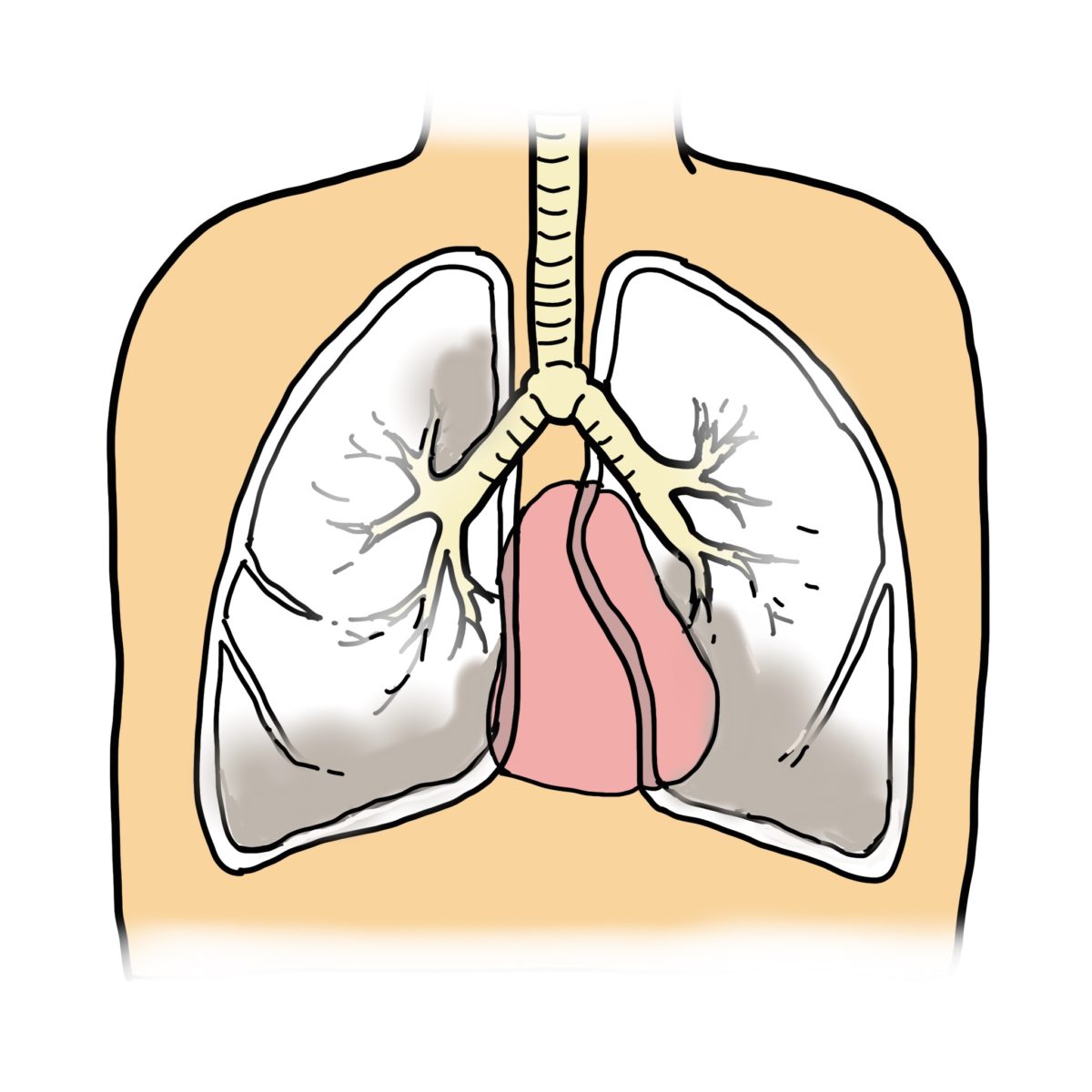
背臥位では構造上、心臓の圧迫を左下葉は受けているので、無気肺は左下葉に発生しやすいと考えられます。
『必ず背側S6、S10を聴診すること!』が学生時代に習ったことが思い出されます。
(図を参照:赤は心臓を表しています)

この他、右下葉、右上葉にも無気肺は多くみられます。
右下葉は、左下葉と同様な下側肺障害を起こしやすいという理由なのはわかります。
では右上葉はどうでしょうか。
僕も分からなくて調べたのですが、右上葉は右主気管支が短く、右上葉枝が気管分岐部を越えてすぐにところにあるため、片肺挿管時や気管吸引の影響などによって無気肺を併発することがあるとのことでした。

まとめると…
左下葉→右下葉→右上葉 は必ずチェック! です。
理由がわかると、評価がしやすくなりますね。
早急に発見して、対策をとりましょう。
例えば腹臥位とか。

こんな感じかな。(別記事を参照してね。)
ありがとうございました。
〈スポンサーリンク〉